Rối loạn lipid máu, hay còn gọi là mỡ máu cao, là tình trạng các chất béo trong máu như cholesterol và triglyceride tăng cao bất thường. Đây là một yếu tố nguy cơ quan trọng dẫn đến các bệnh lý tim mạch như xơ vữa động mạch, nhồi máu cơ tim, đột quỵ. Vậy làm thế nào để kiểm soát và điều trị lipid máu hiệu quả?
Mục tiêu điều trị lipid máu
Điều trị rối loạn lipid máu không chỉ đơn thuần là giảm các chỉ số mỡ máu, mà còn hướng đến mục tiêu bảo vệ sức khỏe tim mạch toàn diện, giảm nguy cơ mắc các biến cố tim mạch nguy hiểm, và nâng cao chất lượng cuộc sống cho người bệnh.
Cụ thể, các mục tiêu điều trị lipid máu bao gồm:
- Đưa các chỉ số lipid máu về mức mục tiêu:
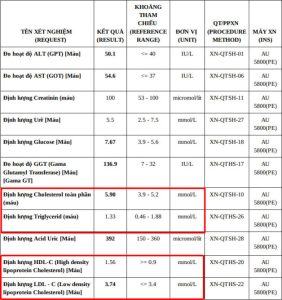
- Cholesterol toàn phần (TC): < 200 mg/dL (< 5.2 mmol/L)
- Cholesterol xấu (LDL-C):
- Đối với người có nguy cơ tim mạch thấp: < 130 mg/dL (< 3.4 mmol/L)
- Đối với người có nguy cơ tim mạch trung bình: < 100 mg/dL (< 2.6 mmol/L)
- Đối với người có nguy cơ tim mạch cao hoặc rất cao: < 70 mg/dL (< 1.8 mmol/L)
- Cholesterol tốt (HDL-C):
- Nam giới: > 40 mg/dL (> 1.0 mmol/L)
- Nữ giới: > 50 mg/dL (> 1.3 mmol/L)
- Triglyceride (TG): < 150 mg/dL (< 1.7 mmol/L)
- Giảm nguy cơ mắc bệnh tim mạch:
- Ngăn ngừa hoặc làm chậm quá trình xơ vữa động mạch.
- Giảm nguy cơ nhồi máu cơ tim, đột quỵ, và các biến cố tim mạch khác.
- Cải thiện chất lượng cuộc sống:
- Giảm các triệu chứng liên quan đến rối loạn lipid máu như đau ngực, khó thở, mệt mỏi.
- Tăng cường sức khỏe tổng thể và khả năng vận động.
- Phòng ngừa các biến chứng:
- Ngăn ngừa hoặc làm chậm tiến triển của các bệnh lý tim mạch đã có sẵn.
- Giảm nguy cơ tử vong do các biến cố tim mạch.
Các phương pháp điều trị lipid máu
Điều trị rối loạn lipid máu là một quá trình toàn diện, bao gồm cả thay đổi lối sống và sử dụng thuốc, nhằm mục tiêu đưa các chỉ số lipid máu về mức bình thường, giảm nguy cơ mắc bệnh tim mạch và các biến chứng liên quan.
Các phương pháp điều trị cụ thể bao gồm:
Thay đổi chế độ ăn uống, sinh hoạt
Thay đổi lối sống đóng vai trò nền tảng trong việc điều trị và kiểm soát rối loạn lipid máu. Đây không chỉ là biện pháp hỗ trợ mà còn là tiền đề quan trọng để nâng cao hiệu quả điều trị bằng thuốc và ngăn ngừa các biến chứng tim mạch nguy hiểm.
Chế độ ăn uống
- Hạn chế chất béo bão hòa và cholesterol:
- Giảm tiêu thụ mỡ động vật, nội tạng động vật, da gà, vịt, các sản phẩm từ sữa nguyên kem, đồ chiên rán, thức ăn nhanh, bánh ngọt, đồ ăn chế biến sẵn.
- Chọn các loại thịt nạc, bỏ da trước khi chế biến.
- Ưu tiên các phương pháp nấu ăn lành mạnh như hấp, luộc, nướng thay vì chiên, xào.

- Tăng cường chất xơ:
- Bổ sung nhiều rau xanh, trái cây tươi, ngũ cốc nguyên hạt (gạo lứt, bánh mì đen, yến mạch) vào chế độ ăn.
- Chất xơ giúp giảm hấp thu cholesterol từ thức ăn và tăng cường đào thải cholesterol ra khỏi cơ thể.
- Bổ sung chất béo tốt:
- Ăn cá hồi, cá thu, cá trích ít nhất 2 lần/tuần để cung cấp omega-3.
- Sử dụng dầu thực vật như dầu oliu, dầu đậu nành, dầu hướng dương để chế biến thức ăn.
- Bổ sung các loại hạt như hạt lanh, hạt chia, quả óc chó vào bữa ăn nhẹ.
- Hạn chế đường và tinh bột:
- Giảm tiêu thụ các loại thực phẩm chứa nhiều đường như bánh kẹo, nước ngọt, nước ép trái cây đóng hộp.
- Hạn chế tinh bột tinh chế như gạo trắng, bánh mì trắng, mì sợi.
- Chọn các loại ngũ cốc nguyên hạt thay thế.
Tập thể dục thường xuyên
- Duy trì hoạt động thể chất ít nhất 30 phút mỗi ngày, 5 ngày mỗi tuần.
- Lựa chọn các bài tập phù hợp với sức khỏe và sở thích như đi bộ nhanh, chạy bộ, đạp xe, bơi lội, yoga, aerobic.
- Tập thể dục giúp tăng cường sức khỏe tim mạch, giảm cân, giảm mỡ máu, và cải thiện độ nhạy insulin.
Các thay đổi lối sống khác
- Giảm cân nếu thừa cân hoặc béo phì:
- Đặt mục tiêu giảm cân từ từ và an toàn, khoảng 0.5-1kg mỗi tuần.
- Kết hợp chế độ ăn uống lành mạnh và tập thể dục để đạt hiệu quả giảm cân tốt nhất.
- Bỏ thuốc lá:
- Hút thuốc lá làm tăng LDL-C, giảm HDL-C, và gây tổn thương thành mạch máu.
- Tìm kiếm sự hỗ trợ từ bác sĩ hoặc các chương trình cai thuốc lá để bỏ thuốc thành công.
- Hạn chế rượu bia:
- Uống quá nhiều rượu bia có thể làm tăng triglyceride và huyết áp.
- Nam giới không nên uống quá 2 đơn vị rượu/ngày, nữ giới không nên uống quá 1 đơn vị rượu/ngày.
Điều trị lipid máu bằng thuốc
Khi thay đổi lối sống không đủ để kiểm soát lipid máu hoặc bệnh nhân có nguy cơ tim mạch cao, việc sử dụng thuốc là cần thiết để đạt mục tiêu điều trị và giảm thiểu biến chứng.
Các nhóm thuốc thường được sử dụng bao gồm:
- Statin:
- Cơ chế: Ức chế enzyme HMG-CoA reductase, giảm tổng hợp cholesterol tại gan, từ đó làm giảm LDL-C (cholesterol xấu) một cách hiệu quả.
- Một số thuốc statin thường dùng: Atorvastatin, simvastatin, rosuvastatin, pravastatin, fluvastatin, lovastatin, pitavastatin.
- Tác dụng phụ có thể gặp: Đau cơ, tổn thương gan (hiếm gặp), tăng đường huyết nhẹ.
- Lưu ý: Cần theo dõi chức năng gan và men cơ định kỳ khi sử dụng statin.
- Fibrate:
- Cơ chế: Kích hoạt thụ thể PPAR-alpha, làm tăng hoạt động của lipoprotein lipase, từ đó giảm triglyceride và tăng HDL-C (cholesterol tốt).
- Một số thuốc fibrate thường dùng: Fenofibrate, gemfibrozil.
- Tác dụng phụ có thể gặp: Rối loạn tiêu hóa, đau cơ, sỏi mật.
- Lưu ý: Thận trọng khi sử dụng cho bệnh nhân suy thận hoặc suy gan.
- Nhựa gắn acid mật:
- Cơ chế: Gắn với acid mật trong ruột, ngăn cản sự tái hấp thu cholesterol, từ đó làm giảm LDL-C.
- Một số thuốc thường dùng: Cholestyramine, colestipol, colesevelam.
- Tác dụng phụ có thể gặp: Táo bón, đầy hơi, khó tiêu.
- Lưu ý: Có thể ảnh hưởng đến sự hấp thu của một số thuốc khác, cần tham khảo ý kiến bác sĩ trước khi sử dụng đồng thời.
- Ezetimibe:
- Cơ chế: Ức chế sự hấp thu cholesterol ở ruột, giúp giảm LDL-C.
- Thường được sử dụng kết hợp với statin để tăng hiệu quả điều trị.
- Tác dụng phụ có thể gặp: Đau bụng, tiêu chảy.
- PCSK9 inhibitors:
- Cơ chế: Ức chế protein PCSK9, làm tăng số lượng thụ thể LDL trên bề mặt tế bào gan, từ đó tăng cường khả năng loại bỏ LDL-C khỏi máu.
- Một số thuốc thường dùng: Alirocumab, evolocumab.
- Tác dụng phụ có thể gặp: Phản ứng tại chỗ tiêm, đau cơ.
- Lưu ý: Đây là nhóm thuốc mới, có chi phí cao, thường được chỉ định cho những bệnh nhân có nguy cơ tim mạch rất cao hoặc không đáp ứng với các thuốc khác.
- Omega-3:
- Cơ chế: Giảm tổng hợp triglyceride ở gan.
- Thường được sử dụng dưới dạng thực phẩm chức năng hoặc thuốc kê đơn.
- Tác dụng phụ có thể gặp: Buồn nôn, ợ hơi có mùi tanh, tiêu chảy.
So sánh ưu, nhược điểm của phương pháp thay đổi lối sống và dùng thuốc:
|
Phương pháp |
Ưu điểm |
Nhược điểm |
|
Thay đổi lối sống |
– An toàn, ít tác dụng phụ. – Cải thiện sức khỏe tổng thể, không chỉ giảm lipid máu mà còn giảm nguy cơ mắc các bệnh khác như tiểu đường, huyết áp cao. – Tăng cường sức khỏe tim mạch, giảm cân, cải thiện chất lượng cuộc sống. – Không tốn kém, bền vững nếu duy trì lâu dài. |
– Cần thời gian để thấy hiệu quả rõ rệt. – Đòi hỏi sự kiên trì, quyết tâm và thay đổi thói quen hàng ngày. – Có thể khó thực hiện đối với một số người có lối sống bận rộn hoặc khó thay đổi thói quen ăn uống, tập luyện. |
|
Dùng thuốc |
– Hiệu quả nhanh chóng trong việc giảm lipid máu. – Có nhiều loại thuốc với cơ chế tác dụng khác nhau, phù hợp với từng tình trạng bệnh và đáp ứng của bệnh nhân. – Dễ sử dụng, tiện lợi. |
– Có thể gây tác dụng phụ không mong muốn, tùy thuộc vào loại thuốc và cơ địa của từng người. – Cần sử dụng lâu dài, thậm chí suốt đời. – Tốn kém chi phí. – Không giải quyết được nguyên nhân gốc rễ của rối loạn lipid máu nếu không kết hợp với thay đổi lối sống. |
Hiểu rõ về điều trị lipid máu không chỉ giúp bạn chủ động bảo vệ sức khỏe tim mạch mà còn trang bị kiến thức để lựa chọn phương pháp phù hợp nhất cho bản thân. Từ thay đổi lối sống đến sử dụng thuốc, mỗi lựa chọn đều có vai trò quan trọng trong cuộc chiến chống lại mỡ máu cao. Hãy nhớ, sức khỏe là vốn quý, đừng chần chừ mà hãy hành động ngay hôm nay để kiểm soát lipid máu và tận hưởng cuộc sống khỏe mạnh!
TÌM HIỂU THÊM:
- Người bệnh rối loạn lipid máu nên ăn gì tốt nhất?
Máu nhiễm mỡ khi mang thai không chỉ ảnh hưởng đến sức khỏe của mẹ mà còn có thể gây ra những biến chứng nghiêm trọng cho thai nhi.
- Nguy cơ cho mẹ: Tiền sản giật, sản giật, tăng huyết áp, các bệnh lý về tim mạch, gan, thận.
- Nguy cơ cho thai nhi: Sinh non, nhẹ cân, dị tật bẩm sinh, thậm chí tử vong.
- Nguy cơ di truyền: Trẻ sinh ra có nguy cơ cao bị máu nhiễm mỡ.
Điều quan trọng là phát hiện và kiểm soát mỡ máu từ sớm thông qua chế độ ăn uống lành mạnh, tập luyện phù hợp và tuân thủ chỉ định của bác sĩ.
 Y TẾ THÁI NGUYÊN
Y TẾ THÁI NGUYÊN