Cholesterol là chất béo cần thiết cho cơ thể, nhưng nếu vượt quá mức cho phép, nó lại trở thành “kẻ thù thầm lặng” của hệ tim mạch. Vậy, chỉ số cholesterol trong máu là gì? Làm sao để biết mức cholesterol của mình có an toàn không? Hãy cùng đi sâu tìm hiểu nhé!
Chỉ số cholesterol trong máu là gì
Cholesterol là một dạng chất béo (lipid) có cấu trúc giống sáp, không tan trong nước, được sản xuất chủ yếu tại gan và có trong nhiều loại thực phẩm chúng ta tiêu thụ hàng ngày. Mặc dù cần thiết cho nhiều chức năng sinh lý của cơ thể, sự mất cân bằng cholesterol có thể dẫn đến các vấn đề sức khỏe, đặc biệt là bệnh tim mạch.
Dưới đây là 2 loại Cholesterol trong máu được chia như sau:
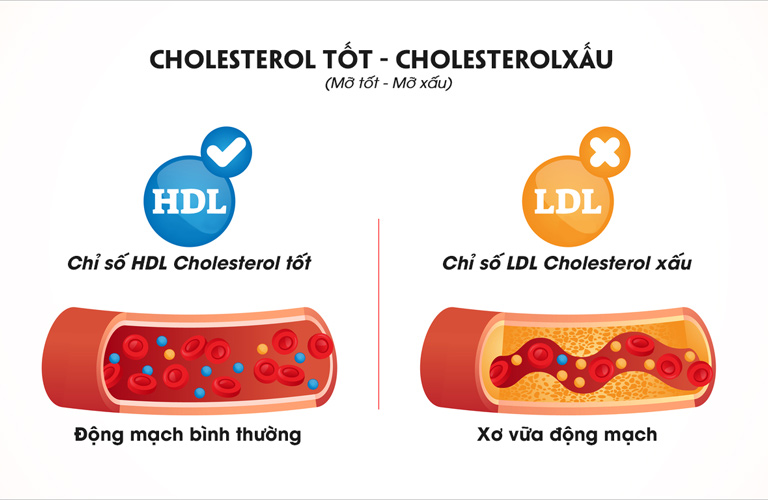
- HDL-Cholesterol (cholesterol tốt): Loại này có vai trò ngược lại với LDL, giúp vận chuyển cholesterol dư thừa từ các mô về gan để loại bỏ. Mức HDL cao có thể giúp bảo vệ sức khỏe tim mạch, giảm nguy cơ mắc các bệnh tim mạch.
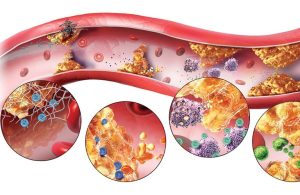
- LDL-Cholesterol (cholesterol xấu): Loại này dễ tích tụ trên thành động mạch, hình thành mảng bám, gây hẹp mạch và cản trở lưu thông máu. Lâu dần sẽ làm tăng nguy cơ mắc các bệnh lý như xơ vữa động mạch, nhồi máu cơ tim và đột quỵ.
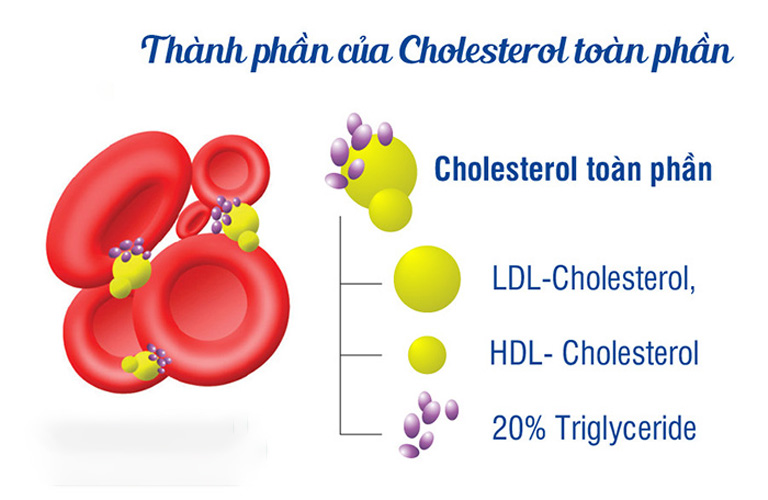
- Triglyceride là một dạng lipid dự trữ năng lượng. Tuy nhiên, khi nồng độ triglyceride tăng cao, đặc biệt khi kết hợp với mức HDL thấp hoặc LDL cao, nó có thể làm tăng nguy cơ bệnh tim mạch.
- VLDL-Cholesterol là lipoprotein có tỷ trọng rất thấp, vận chuyển triglyceride và một phần cholesterol. Khi VLDL cao, nó có thể chuyển hóa thành LDL, làm tăng nguy cơ bệnh tim.
Chỉ số cholesterol trong máu và ý nghĩa
Cholesterol trong máu là chỉ số quan trọng phản ánh sức khỏe tim mạch của bạn. Việc đánh giá các chỉ số này giúp xác định nguy cơ mắc các bệnh lý tim mạch, từ đó có biện pháp kiểm soát phù hợp.
Mỗi loại cholesterol đều mang ý nghĩa riêng trong việc đánh giá nguy cơ bệnh tim mạch:
- Tổng Cholesterol (TC): Mức cholesterol toàn phần cao là dấu hiệu cảnh báo nguy cơ tim mạch.
- Mức lý tưởng: Dưới 200 mg/dL (dưới 5.2 mmol/L).
- Mức cao: 200-239 mg/dL (5.2-6.2 mmol/L).
- Mức rất cao: Trên 240 mg/dL (trên 6.2 mmol/L).
- LDL-Cholesterol (cholesterol xấu): LDL càng cao, nguy cơ bệnh tim mạch càng lớn.
- Mức tối ưu: Dưới 100 mg/dL (dưới 2.6 mmol/L).
- Mức cao: 160-189 mg/dL (4.1-4.9 mmol/L).
- Mức rất cao: Trên 190 mg/dL (trên 4.9 mmol/L).
- HDL-Cholesterol (cholesterol tốt): HDL cao giúp bảo vệ sức khỏe tim mạch.
- Mức tốt: Trên 60 mg/dL (trên 1.6 mmol/L).
- Mức thấp: Dưới 40 mg/dL (dưới 1.0 mmol/L) ở nam và dưới 50 mg/dL (dưới 1.3 mmol/L) ở nữ.
- Triglyceride: Mức triglyceride cao có liên quan đến nguy cơ xơ vữa động mạch.
- Mức lý tưởng: Dưới 150 mg/dL (dưới 1.7 mmol/L).
- Mức cao: 200-499 mg/dL (2.3-5.6 mmol/L).
- Mức rất cao: Trên 500 mg/dL (trên 5.7 mmol/L).
Các chỉ số như 5.7, 5.5, 5.3, 6.6 mmol/L đều thuộc cholesterol toàn phần. Tuy nhiên, để đánh giá chính xác nguy cơ, cần xem xét chi tiết LDL, HDL và triglyceride cùng các yếu tố như tuổi tác, giới tính, bệnh lý tim mạch, huyết áp và tiểu đường.
Tóm lại, mức cholesterol toàn phần dưới 5.2 mmol/L cho thấy nguy cơ bệnh tim thấp; mức từ 5.2 đến 6.2 mmol/L là ranh giới, cần điều chỉnh lối sống; còn mức trên 6.2 mmol/L cho thấy nguy cơ cao và cần can thiệp tích cực.
Cách kiểm tra và duy trì cholesterol ở mức an toàn
Dưới đây là các biện pháp giúp bạn kiểm tra và duy trì mức cholesterol ổn định.
Kiểm tra cholesterol định kỳ
Xét nghiệm máu là phương pháp chính xác để đánh giá các chỉ số cholesterol, bao gồm tổng cholesterol, LDL (cholesterol xấu), HDL (cholesterol tốt) và triglyceride. Điều này giúp theo dõi sức khỏe tim mạch và phát hiện sớm các nguy cơ.
Duy trì cholesterol
Sau khi nắm rõ chỉ số cholesterol, bạn có thể thực hiện các biện pháp dưới đây để duy trì mức an toàn:
Chế độ ăn uống hợp lý
- Giảm chất béo bão hòa: Hạn chế thịt đỏ, mỡ động vật, thực phẩm chiên rán và đồ ăn nhanh.
- Tránh cholesterol xấu: Hạn chế nội tạng động vật, lòng đỏ trứng và sữa nguyên kem.
- Tăng cường chất xơ: Bổ sung rau xanh, trái cây tươi, ngũ cốc nguyên hạt và các loại đậu.
- Ưu tiên chất béo tốt: Sử dụng dầu thực vật không bão hòa như dầu oliu, dầu đậu nành, dầu hướng dương.
- Bổ sung omega-3: Ăn nhiều cá hồi, cá thu, hoặc sử dụng viên uống bổ sung omega-3.
- Chọn thịt nạc: Thay thế thịt đỏ bằng thịt gia cầm không da, cá hoặc các loại đậu.
- Hạn chế đồ ngọt: Giảm tiêu thụ đường, bánh kẹo, và nước ngọt có ga.

Tập thể dục đều đặn
Tập thể dục đều đặn, mỗi ngày khoảng 30 phút, 5 lần mỗi tuần với các bài tập như đi bộ, chạy bộ, bơi lội hoặc đạp xe để đốt cháy mỡ thừa và duy trì cân nặng hợp lý.
- Giảm cân: Nếu bạn thừa cân, việc giảm cân từ từ dưới sự tư vấn của chuyên gia dinh dưỡng sẽ giúp kiểm soát cholesterol tốt hơn.
- Bỏ hút thuốc: Hút thuốc làm giảm HDL (cholesterol tốt) và gây hại cho hệ tim mạch, vì vậy từ bỏ thuốc lá là cần thiết.
- Hạn chế rượu bia: Việc uống quá nhiều rượu bia có thể làm tăng triglyceride và gây hại cho gan và tim.
- Sử dụng thuốc theo chỉ định: Bác sĩ có thể kê đơn thuốc như statin, fibrate hoặc ezetimibe để kiểm soát cholesterol hiệu quả.
Xét nghiệm cholesterol vào khi nào?
Xét nghiệm cholesterol là một phần quan trọng trong việc đánh giá sức khỏe tim mạch. Dưới đây là những thời điểm bạn nên thực hiện xét nghiệm cholesterol:
- Người đang điều trị rối loạn mỡ máu: Xét nghiệm định kỳ là cần thiết để theo dõi hiệu quả của quá trình điều trị và điều chỉnh phương pháp khi cần thiết.
- Người có yếu tố nguy cơ: Những người thừa cân, béo phì, hút thuốc, có tiền sử gia đình mắc bệnh tim, tiểu đường hoặc huyết áp cao nên tiến hành xét nghiệm định kỳ thường xuyên hơn.
- Người từ 20 tuổi trở lên: Nên thực hiện xét nghiệm cholesterol ít nhất mỗi 5 năm một lần để kiểm tra sức khỏe tim mạch.
- Trẻ em có nguy cơ cao: Những trẻ có tiền sử gia đình mắc bệnh tim mạch sớm hoặc có các yếu tố nguy cơ như béo phì, tiểu đường cũng nên được xét nghiệm cholesterol thường xuyên để giám sát sức khỏe.
Thuốc điều trị mỡ máu khi nào nên sử dụng?
Sử dụng thuốc không phải là lựa chọn đầu tiên, bác sĩ sẽ chỉ định khi các phương pháp thay đổi lối sống không mang lại hiệu quả, dưới đây là những trường hợp cần dùng thuốc:
- Không đạt hiệu quả từ việc thay đổi lối sống: Nếu sau 3-6 tháng điều chỉnh chế độ ăn uống, tăng cường vận động và giảm cân mà mức cholesterol vẫn không đạt mức mong muốn, bác sĩ có thể xem xét việc sử dụng thuốc.
- Người đã mắc bệnh tim mạch: Người đã từng bị nhồi máu cơ tim, đột quỵ, hoặc các bệnh lý tim mạch khác cần sử dụng thuốc để giảm nguy cơ tái phát và ngăn ngừa biến chứng.
- Mức LDL-cholesterol rất cao: Khi mức LDL-cholesterol (cholesterol xấu) vượt quá 190 mg/dL, thuốc điều trị thường được chỉ định ngay để giảm nguy cơ mắc bệnh tim mạch.
- Người có nguy cơ cao mắc bệnh tim mạch: Những người có yếu tố nguy cơ như tiền sử gia đình mắc bệnh tim, tăng huyết áp, tiểu đường, hút thuốc, thừa cân hoặc béo phì có thể được bác sĩ khuyến cáo dùng thuốc, dù mức cholesterol chưa quá cao.
Người bệnh có thể tham khảo các loại thuốc điều trị mỡ máu nổi bật như sau:
- Ezetimibe: Thuốc này ngăn cản hấp thu cholesterol từ ruột, giúp giảm LDL-cholesterol và thường được kết hợp với statin để tăng hiệu quả.
- Fibrate: Loại thuốc này giúp giảm triglyceride và tăng HDL-cholesterol, thường được sử dụng khi statin không đủ hiệu quả hoặc gây tác dụng phụ.
- Statin: Nhóm thuốc chính giúp giảm LDL-cholesterol bằng cách ức chế enzyme sản xuất cholesterol trong gan. Các loại phổ biến bao gồm atorvastatin, simvastatin và rosuvastatin.
- Các nhóm thuốc khác: Một số loại khác như acid mật, niacin, và thuốc ức chế PCSK9 có thể được sử dụng trong các trường hợp đặc biệt khi cần thiết.

Hy vọng qua những thông tin được chia sẻ, bạn đọc đã nắm rõ về chỉ số cholesterol trong máu và biết cách giữ nó ở mức an toàn. Để bảo vệ sức khỏe tim mạch, hãy thường xuyên kiểm tra sức khỏe, duy trì lối sống lành mạnh và tuân thủ các hướng dẫn từ bác sĩ. Điều này sẽ giúp bạn duy trì trái tim khỏe mạnh và phòng tránh các bệnh lý liên quan đến cholesterol cao.
Máu nhiễm mỡ khi mang thai không chỉ ảnh hưởng đến sức khỏe của mẹ mà còn có thể gây ra những biến chứng nghiêm trọng cho thai nhi.
- Nguy cơ cho mẹ: Tiền sản giật, sản giật, tăng huyết áp, các bệnh lý về tim mạch, gan, thận.
- Nguy cơ cho thai nhi: Sinh non, nhẹ cân, dị tật bẩm sinh, thậm chí tử vong.
- Nguy cơ di truyền: Trẻ sinh ra có nguy cơ cao bị máu nhiễm mỡ.
Điều quan trọng là phát hiện và kiểm soát mỡ máu từ sớm thông qua chế độ ăn uống lành mạnh, tập luyện phù hợp và tuân thủ chỉ định của bác sĩ.
 Y TẾ THÁI NGUYÊN
Y TẾ THÁI NGUYÊN