Để kiểm soát máu nhiễm mỡ, ngoài việc thay đổi lối sống, bác sĩ có thể kê đơn các loại thuốc giảm mỡ máu. Bài viết này sẽ cung cấp cho bạn cái nhìn tổng quan về các loại thuốc máu nhiễm mỡ phổ biến, công dụng, và những lưu ý quan trọng khi sử dụng.
Công dụng của thuốc giảm mỡ máu là gì?
Thuốc giảm mỡ máu còn được gọi là thuốc điều trị rối loạn lipid máu, có công dụng chính là giúp kiểm soát và điều chỉnh mức cholesterol và triglyceride trong máu, bao gồm:
- Giảm mức cholesterol “xấu” LDL, nguyên nhân chính gây xơ vữa động mạch và các bệnh tim mạch.
- Tăng mức cholesterol “tốt” HDL, giúp bảo vệ tim mạch bằng cách vận chuyển cholesterol dư thừa khỏi động mạch về gan để xử lý.
- Giảm mức triglyceride, một loại chất béo khác trong máu có thể làm tăng nguy cơ mắc bệnh tim mạch.
Việc sử kiểm soát tốt lipid máu giúp giảm nguy cơ các biến chứng tim mạch nghiêm trọng như: Bệnh mạch vành, đột quỵ và bệnh động mạch ngoại biên. Tuy nhiên việc sử dụng thuốc cần được theo dõi chặt chẽ bởi bác sĩ và kết hợp với lối sống lành mạnh để đạt hiệu quả tốt nhất.
Các thuốc giảm mỡ máu phổ biến nhất hiện nay
Hiện nay, có nhiều loại thuốc máu nhiễm mỡ máu khác nhau, mỗi loại có cơ chế tác dụng và ưu nhược điểm riêng. Dưới đây là một số loại thuốc phổ biến nhất:
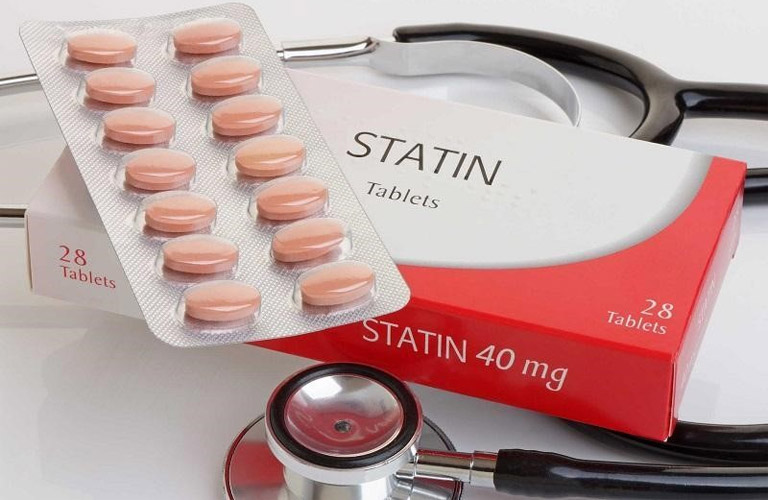
Thuốc máu nhiễm mỡ Lipitor
Lipitor (Atorvastatin) là một trong những thuốc giảm mỡ máu thuộc nhóm statin được sử dụng rộng rãi. Thuốc này có tác dụng ức chế enzyme HMG-CoA reductase, giúp giảm sản xuất cholesterol trong gan, từ đó làm giảm cholesterol xấu (LDL-C) trong máu. Lipitor cũng có khả năng làm tăng cholesterol tốt (HDL-C) và giảm triglyceride. Từ đó giúp giảm nguy cơ mắc các bệnh tim mạch như xơ vữa động mạch, đột quỵ, và nhồi máu cơ tim.

Một số thuốc khác của nhóm statin như: Crestor, Zocor…
Chỉ định:
- Tăng cholesterol máu nguyên phát
- Tăng lipid máu hỗn hợp (tăng cholesterol và triglyceride)
- Tăng triglyceride máu
- Phòng ngừa biến cố tim mạch ở bệnh nhân có nhiều yếu tố nguy cơ
Liều dùng:
- Liều khởi đầu thông thường là 10mg, uống 1 lần/ngày.
- Liều có thể được điều chỉnh sau mỗi 4 tuần hoặc lâu hơn, tùy thuộc vào đáp ứng của bệnh nhân.
- Liều tối đa là 80mg/ngày.
Tác dụng phụ:
- Đau cơ, yếu cơ
- Tăng men gan
- Rối loạn tiêu hóa (buồn nôn, táo bón, tiêu chảy)
- Đau đầu, chóng mặt
Niacin – Nicotinic Acid
Niacin hay còn gọi là vitamin B3, có khả năng làm giảm tổng hợp lipoprotein tỷ trọng rất thấp (VLDL) – tiền thân của LDL-cholesterol – tại gan, từ đó làm giảm LDL-cholesterol trong máu.
Đồng thời, niacin cũng ức chế quá trình thoái biến cholesterol tốt (HDL-cholesterol), làm tăng nồng độ HDL-cholesterol. Ngoài ra, niacin còn làm giảm triglyceride bằng cách ức chế quá trình phân giải lipid tại mô mỡ.
Chỉ định:
- Tăng cholesterol toàn phần và LDL-cholesterol
- Tăng triglyceride
- Giảm HDL-cholesterol
- Rối loạn lipid máu hỗn hợp
Liều dùng: Liều khởi đầu là 100-250mg/ngày, sau đó tăng dần lên 1-2g/ngày, chia làm nhiều lần uống trong ngày.
Tác dụng phụ:
- Đỏ bừng mặt, nóng rát da (đặc biệt là ở mặt, cổ, ngực)
- Ngứa
- Rối loạn tiêu hóa (buồn nôn, nôn, tiêu chảy)
- Tăng đường huyết
- Tăng acid uric máu (có thể gây cơn gout cấp)
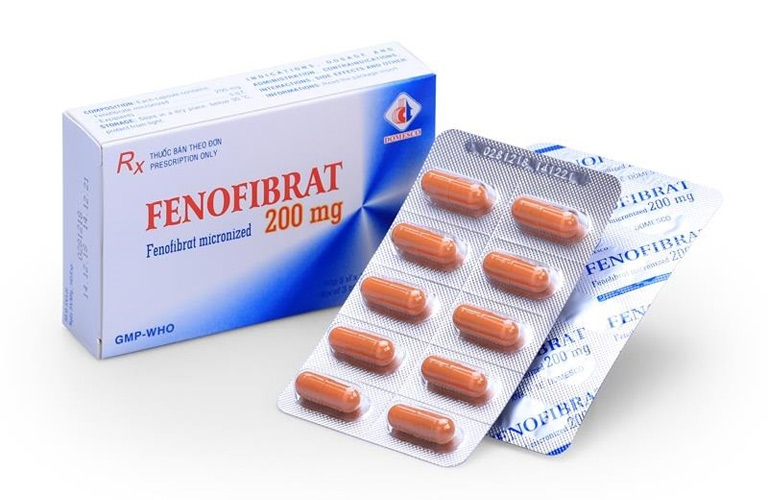
Thuốc máu nhiễm mỡ Fibrates
Fibrates là nhóm thuốc có tác dụng chính là giảm triglyceride và tăng cholesterol tốt (HDL-C), đặc biệt là ở những bệnh nhân có nguy cơ cao mắc bệnh lý tuyến tụy. Cơ chế tác động của fibrates là kích hoạt một thụ thể hạt nhân gọi là PPAR-alpha, từ đó làm tăng quá trình phân hủy triglyceride và giảm sản xuất các lipoprotein giàu triglyceride.
Các thuốc thường gặp trong nhóm này bao gồm gemfibrozil, fenofibrate và bezafibrate.
Chỉ định:
- Tăng triglyceride máu nặng, đặc biệt khi kèm theo giảm HDL-cholesterol.
- Tăng cholesterol hỗn hợp (tăng cả cholesterol và triglyceride).
- Bệnh nhân có nguy cơ cao mắc bệnh tim mạch, đặc biệt là những người đã có tiền sử bệnh tim mạch hoặc có nhiều yếu tố nguy cơ khác.
Liều dùng: Liều khởi đầu là 1 viên/ngày, có thể tăng lên 2 viên/ngày nếu cần thiết.
Tác dụng phụ:
- Buồn nôn, nôn, đau bụng, tiêu chảy.
- Đau cơ, yếu cơ.
- Tăng men gan.
- Sỏi mật.
- Phát ban da.
Các renins gắn acid mật
Các thuốc như cholestyramine và colestipol hoạt động bằng cách gắn với acid mật trong ruột, ngăn chúng tái hấp thu vào máu. Điều này khiến gan phải sử dụng cholesterol để sản xuất thêm acid mật, từ đó giảm lượng cholesterol trong máu.
Chỉ định:
- Tăng cholesterol máu nguyên phát, đặc biệt là tăng cholesterol xấu (LDL-C).
- Dùng kết hợp với statin để tăng hiệu quả giảm LDL-C ở những bệnh nhân có nguy cơ tim mạch cao.
- Ngứa do ứ mật trong xơ gan mật tiên phát.
Liều dùng:
- Liều khởi đầu thường là 4g cholestyramine hoặc colestipol, hoặc 3.75g colesevelam, uống một hoặc hai lần mỗi ngày.
- Có thể tăng dần liều dùng nếu cần thiết.
Tác dụng phụ:
- Táo bón, đầy hơi, khó tiêu.
- Giảm hấp thu một số vitamin tan trong chất béo (A, D, E, K).
- Có thể làm tăng triglyceride ở một số người.
- Có thể tương tác với các thuốc khác.

Cần lưu ý những gì khi sử dụng thuốc máu nhiễm mỡ
- Báo cho bác sĩ những loại thuốc bạn đang sử dụng để tránh tương tác không mong muốn.
- Trường hợp gặp tác dụng không mong muốn báo cho bác sĩ để được xử lý.
- Sử dụng thuốc theo đúng chỉ định về liều lượng cũng như cách dùng.
- Dùng thuốc đúng liều, đúng thời gian theo chỉ định của bác sĩ.
- Kiểm tra hạn sử dụng trước khi dùng, thuốc hết hạn có thể gây hại cho sức khỏe.
- Thực hiện xét nghiệm máu định kỳ để kiểm tra hiệu quả điều trị và phát hiện sớm các tác dụng phụ.
- Kết hợp điều trị bằng thuốc với chế độ ăn uống lành mạnh, tập thể dục đều đặn, và kiểm soát cân nặng.
- Không tự ý ngừng thuốc vì có thể làm mỡ máu tăng trở lại.
- Đừng quên tái khám theo lịch hẹn để bác sĩ đánh giá tình trạng sức khỏe và điều chỉnh phác đồ điều trị nếu cần thiết.
Bạn có thể kiểm soát tình trạng bệnh bằng cách sử dụng thuốc máu nhiễm mỡ theo chỉ định từ bác sĩ và thay đổi lối sống. Hãy trao đổi với bác sĩ để tìm ra phương pháp điều trị phù hợp nhất cho bạn.
 Y TẾ THÁI NGUYÊN
Y TẾ THÁI NGUYÊN