Xuất huyết tiêu hóa trên là tình trạng cấp cứu nghiêm trọng, có thể đe dọa tính mạng nếu không được xử lý kịp thời. Bài viết này sẽ giúp bạn hiểu rõ nguyên nhân, triệu chứng và các phương pháp chẩn đoán, điều trị hiệu quả, giúp phát hiện sớm và ngăn ngừa biến chứng nguy hiểm.
Xuất huyết tiêu hóa trên là gì?
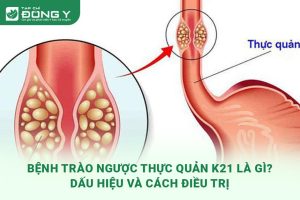
Xuất huyết tiêu hóa trên là tình trạng chảy máu từ thực quản, dạ dày, hoặc tá tràng, thường biểu hiện qua nôn ra máu hoặc đi tiêu phân đen. Đây là một cấp cứu nội khoa, đòi hỏi được nhận diện và can thiệp sớm để giảm thiểu nguy cơ biến chứng nặng. Y học hiện đại phân loại tình trạng này thành hai dạng chính: cấp tính và mạn tính. Xuất huyết tiêu hóa trên cấp tính thường khởi phát đột ngột, biểu hiện rầm rộ, trong khi dạng mạn tính diễn tiến âm thầm nhưng có thể dẫn đến thiếu máu nghiêm trọng.
Các nguyên nhân phổ biến bao gồm viêm loét dạ dày tá tràng, vỡ giãn tĩnh mạch thực quản do xơ gan, và hội chứng Mallory-Weiss. Việc xác định nguyên nhân cụ thể sẽ hỗ trợ điều trị hiệu quả, giúp bệnh nhân hồi phục nhanh chóng.
Triệu chứng xuất huyết tiêu hóa trên
Nhận diện triệu chứng sớm của xuất huyết tiêu hóa trên đóng vai trò quan trọng trong việc cứu sống bệnh nhân. Triệu chứng điển hình là nôn ra máu, có thể kèm theo đau vùng thượng vị. Máu nôn ra thường có màu đỏ tươi nếu xuất huyết gần, hoặc màu nâu đen khi máu bị tiêu hóa một phần.
Một biểu hiện khác là đi tiêu phân đen, có mùi hôi đặc trưng, do máu bị phân hủy trong đường tiêu hóa. Bệnh nhân cũng có thể thấy chóng mặt, hoa mắt, hoặc mệt mỏi kéo dài, dấu hiệu của mất máu nghiêm trọng.
Ngoài ra, các triệu chứng phụ như buồn nôn, đau bụng âm ỉ hoặc đau quặn, và giảm khả năng ăn uống cũng thường xuất hiện. Nếu không được can thiệp kịp thời, bệnh nhân có nguy cơ gặp biến chứng nguy hiểm như sốc mất máu hoặc suy tạng.
Việc theo dõi kỹ các dấu hiệu này giúp gia đình và bác sĩ có cơ sở đưa ra quyết định can thiệp kịp thời, từ đó tăng khả năng điều trị thành công.
Nguyên nhân gây xuất huyết tiêu hóa trên
Xuất huyết tiêu hóa trên có thể bắt nguồn từ nhiều nguyên nhân, bao gồm cả yếu tố bệnh lý và thói quen sinh hoạt. Việc xác định chính xác nguyên nhân là bước quan trọng trong việc điều trị và phòng ngừa tình trạng này. Dưới đây là các nguyên nhân chính thường gặp:
- Viêm loét dạ dày tá tràng: Đây là nguyên nhân phổ biến nhất, xảy ra do mất cân bằng giữa yếu tố tấn công (acid, pepsin) và yếu tố bảo vệ (niêm mạc). Viêm loét lâu ngày có thể dẫn đến tổn thương mạch máu, gây xuất huyết.
- Vỡ giãn tĩnh mạch thực quản: Tình trạng này thường xuất hiện ở bệnh nhân xơ gan, khi áp lực trong hệ tĩnh mạch cửa tăng cao, làm giãn và vỡ tĩnh mạch thực quản, dẫn đến chảy máu nghiêm trọng.
- Hội chứng Mallory-Weiss: Do rách niêm mạc thực quản ở vùng tiếp giáp dạ dày, thường xảy ra sau các cơn nôn ói mạnh, liên tục.
- Ung thư đường tiêu hóa: Các khối u ác tính tại thực quản, dạ dày, hoặc tá tràng có thể phá hủy mạch máu, gây chảy máu kéo dài.
- Viêm dạ dày cấp tính: Tình trạng này có thể xảy ra do sử dụng thuốc giảm đau, chống viêm không steroid, uống rượu bia hoặc nhiễm trùng, gây tổn thương niêm mạc dạ dày.
- Rối loạn đông máu: Các bệnh lý ảnh hưởng đến khả năng đông máu hoặc sử dụng thuốc kháng đông kéo dài cũng là yếu tố thúc đẩy xuất huyết.
Đối tượng có nguy cơ cao bị xuất huyết tiêu hóa trên
Một số nhóm đối tượng có nguy cơ cao hơn mắc phải tình trạng xuất huyết tiêu hóa trên, thường do ảnh hưởng từ bệnh lý nền hoặc lối sống. Việc nhận diện các đối tượng này giúp tăng cường phòng ngừa và điều trị hiệu quả.
- Người mắc bệnh lý dạ dày tá tràng: Những người có tiền sử viêm loét dạ dày hoặc trào ngược dạ dày thực quản dễ bị xuất huyết hơn khi các tổn thương không được kiểm soát tốt.
- Bệnh nhân xơ gan: Xơ gan làm tăng áp lực tĩnh mạch cửa, dẫn đến giãn và vỡ các tĩnh mạch thực quản. Đây là nhóm đối tượng dễ gặp biến chứng xuất huyết tiêu hóa nặng.
- Người lạm dụng rượu bia: Rượu bia làm tổn thương niêm mạc dạ dày và tăng nguy cơ viêm loét, dẫn đến xuất huyết tiêu hóa trên.
- Người sử dụng thuốc giảm đau hoặc thuốc kháng viêm không steroid: Các loại thuốc này làm mỏng niêm mạc dạ dày, gây viêm loét, đặc biệt khi sử dụng kéo dài hoặc không theo chỉ định.
- Người cao tuổi: Tuổi tác cao làm giảm khả năng bảo vệ tự nhiên của đường tiêu hóa, dễ dẫn đến các tổn thương niêm mạc.
- Người có bệnh lý nền mãn tính: Những người mắc bệnh tim mạch, rối loạn đông máu hoặc suy thận cũng thuộc nhóm nguy cơ cao, do cơ thể dễ bị tổn thương hoặc mất khả năng bù trừ khi xuất huyết.
Biến chứng nguy hiểm của xuất huyết tiêu hóa trên
Xuất huyết tiêu hóa trên nếu không được chẩn đoán và điều trị kịp thời có thể dẫn đến nhiều biến chứng nghiêm trọng, ảnh hưởng lớn đến sức khỏe và tính mạng người bệnh. Dưới đây là các biến chứng thường gặp:
- Sốc mất máu: Lượng máu mất đi đột ngột và nhiều khiến huyết áp giảm, làm suy giảm lưu lượng máu cung cấp cho các cơ quan quan trọng, đặc biệt là não và tim.
- Thiếu máu mãn tính: Chảy máu kéo dài nhưng không được phát hiện có thể dẫn đến tình trạng thiếu máu, gây mệt mỏi, suy nhược và giảm khả năng lao động.
- Suy tạng: Khi cơ thể không được cung cấp đủ oxy và chất dinh dưỡng do mất máu, các cơ quan như thận, gan, và tim có thể bị tổn thương nghiêm trọng.
- Nhiễm trùng: Người bệnh có nguy cơ bị nhiễm trùng khi các biến chứng như sốc hoặc suy giảm miễn dịch xảy ra sau xuất huyết.
- Thủng dạ dày hoặc tá tràng: Nếu xuất huyết do viêm loét kéo dài mà không điều trị, tổn thương có thể ăn mòn hết lớp niêm mạc, dẫn đến thủng dạ dày hoặc tá tràng, gây viêm phúc mạc đe dọa tính mạng.
Chẩn đoán xuất huyết tiêu hóa trên
Việc chẩn đoán xuất huyết tiêu hóa trên yêu cầu sự phối hợp giữa khai thác triệu chứng lâm sàng và các phương pháp cận lâm sàng để xác định nguyên nhân cũng như mức độ chảy máu. Các bước chẩn đoán thường bao gồm:
- Khai thác bệnh sử và triệu chứng: Bác sĩ sẽ hỏi về tiền sử bệnh lý dạ dày, các triệu chứng như nôn ra máu, đi tiêu phân đen, hoặc cơn đau vùng thượng vị. Điều này giúp định hướng nguyên nhân và xác định các yếu tố nguy cơ.
- Khám lâm sàng: Đánh giá dấu hiệu mất máu qua da xanh tái, nhịp tim nhanh hoặc huyết áp tụt. Bụng có thể được kiểm tra để phát hiện đau hoặc căng tức, gợi ý tổn thương đường tiêu hóa.
- Nội soi tiêu hóa: Đây là phương pháp chính xác và phổ biến nhất, giúp quan sát trực tiếp niêm mạc thực quản, dạ dày và tá tràng, từ đó xác định vị trí, mức độ và nguyên nhân chảy máu.
- Xét nghiệm máu: Kiểm tra nồng độ hemoglobin và hematocrit để đánh giá tình trạng mất máu, đồng thời tìm kiếm các dấu hiệu rối loạn đông máu hoặc nhiễm trùng.
- Chẩn đoán hình ảnh: Các phương pháp như chụp X-quang hoặc CT scan có thể được sử dụng trong trường hợp nghi ngờ thủng hoặc chảy máu ẩn mà nội soi không phát hiện được.
Những phương pháp này đóng vai trò quan trọng trong việc phát hiện sớm và đưa ra chiến lược điều trị phù hợp, từ đó giảm thiểu biến chứng và cải thiện tiên lượng cho người bệnh.
Khi nào cần gặp bác sĩ về xuất huyết tiêu hóa trên
Xuất huyết tiêu hóa trên là tình trạng nguy hiểm, đòi hỏi sự can thiệp y tế kịp thời để tránh biến chứng nghiêm trọng. Dưới đây là các dấu hiệu cảnh báo khi người bệnh nên đến gặp bác sĩ ngay:
- Nôn ra máu: Máu nôn ra có thể có màu đỏ tươi hoặc nâu đen, đây là biểu hiện rõ ràng của chảy máu từ đường tiêu hóa trên.
- Đi tiêu phân đen: Phân có màu đen, nhầy và có mùi hôi đặc trưng là dấu hiệu của máu đã bị tiêu hóa, cần được đánh giá ngay lập tức.
- Hoa mắt, chóng mặt hoặc ngất xỉu: Những triệu chứng này cho thấy tình trạng mất máu nghiêm trọng, ảnh hưởng đến huyết áp và lưu lượng máu lên não.
- Đau bụng dữ dội hoặc dai dẳng: Cơn đau có thể xuất hiện ở vùng thượng vị, thường đi kèm với chướng bụng hoặc nôn mửa, gợi ý tổn thương niêm mạc dạ dày hoặc tá tràng.
- Tim đập nhanh, da xanh tái: Đây là dấu hiệu của sốc mất máu, cần cấp cứu ngay để tránh nguy cơ suy sụp toàn thân.
- Suy nhược kéo dài hoặc khó thở: Những biểu hiện này cho thấy thiếu máu mãn tính do xuất huyết tiềm ẩn, cần được điều trị để tránh biến chứng lâu dài.
Phòng ngừa xuất huyết tiêu hóa trên
Phòng ngừa xuất huyết tiêu hóa trên đòi hỏi sự kết hợp giữa thay đổi lối sống, kiểm soát bệnh lý nền và các biện pháp chăm sóc sức khỏe toàn diện. Các giải pháp hiệu quả bao gồm:
- Duy trì chế độ ăn uống lành mạnh: Ưu tiên thực phẩm dễ tiêu, giàu chất xơ và vitamin. Tránh ăn đồ cay nóng, thức ăn nhiều dầu mỡ hoặc có tính acid cao, gây kích ứng dạ dày.
- Hạn chế rượu bia: Rượu bia không chỉ gây tổn thương niêm mạc dạ dày mà còn làm tăng nguy cơ loét và xuất huyết.
- Sử dụng thuốc đúng cách: Các thuốc giảm đau, chống viêm không steroid cần được dùng theo chỉ định của bác sĩ để tránh tác động xấu lên niêm mạc tiêu hóa.
- Quản lý căng thẳng: Stress kéo dài có thể làm tăng nguy cơ viêm loét dạ dày. Các biện pháp thư giãn như yoga, thiền hoặc đi bộ nhẹ nhàng rất hữu ích.
- Thăm khám định kỳ: Những người có tiền sử viêm loét, xơ gan hoặc sử dụng thuốc kháng đông nên thường xuyên kiểm tra sức khỏe để phát hiện sớm các dấu hiệu bất thường.
- Tránh hút thuốc lá: Thuốc lá làm giảm khả năng tái tạo niêm mạc, gia tăng nguy cơ loét và xuất huyết.
- Bổ sung probiotics: Lợi khuẩn trong thực phẩm như sữa chua giúp duy trì hệ vi sinh đường ruột khỏe mạnh, hỗ trợ bảo vệ niêm mạc tiêu hóa.
Những biện pháp này không chỉ giúp giảm nguy cơ xuất huyết tiêu hóa trên mà còn cải thiện sức khỏe tiêu hóa tổng thể, mang lại chất lượng sống tốt hơn cho người bệnh.
Phương pháp điều trị xuất huyết tiêu hóa trên
Điều trị xuất huyết tiêu hóa trên cần phối hợp giữa ổn định tình trạng bệnh nhân và xử lý nguyên nhân gây chảy máu. Dưới đây là các phương pháp thường được áp dụng để kiểm soát và chữa trị hiệu quả:
Điều trị nội khoa
Phương pháp nội khoa tập trung vào việc sử dụng thuốc để ổn định bệnh trạng và ngăn chặn tình trạng xuất huyết. Dưới đây là các loại thuốc thường dùng:
- Thuốc ức chế bơm proton (PPI): Esomeprazole hoặc Omeprazole giúp giảm tiết acid dạ dày, bảo vệ niêm mạc và hỗ trợ lành tổn thương.
- Thuốc kháng H2: Ranitidine và Famotidine được dùng để giảm tiết acid, đặc biệt trong trường hợp bệnh nhân không dung nạp PPI.
- Thuốc bảo vệ niêm mạc: Sucralfate tạo màng chắn trên vết loét, ngăn ngừa tổn thương sâu hơn.
- Thuốc cầm máu: Tranexamic acid giúp kiểm soát chảy máu ở các trường hợp xuất huyết nghiêm trọng.
Điều trị can thiệp
Các can thiệp xâm lấn thường được thực hiện khi thuốc không kiểm soát được tình trạng chảy máu hoặc khi xuất huyết do nguyên nhân cần xử lý trực tiếp.
- Nội soi cầm máu: Sử dụng nội soi để thực hiện thắt tĩnh mạch, tiêm thuốc gây xơ hoặc đốt điện giúp kiểm soát chảy máu hiệu quả ngay tại nguồn. Phương pháp này được áp dụng phổ biến trong các trường hợp như vỡ giãn tĩnh mạch thực quản hoặc loét chảy máu.
- Can thiệp nội mạch: Một kỹ thuật sử dụng ống thông để đưa các vật liệu cản quang vào mạch máu, giúp ngăn chặn nguồn chảy máu. Phương pháp này thường được áp dụng khi nội soi không hiệu quả.
- Phẫu thuật: Trong trường hợp xuất huyết nặng hoặc tái phát không kiểm soát được, phẫu thuật cắt bỏ phần tổn thương là lựa chọn cuối cùng để đảm bảo tính mạng người bệnh.
Hỗ trợ và chăm sóc tại chỗ
Bên cạnh các phương pháp điều trị chuyên sâu, hỗ trợ điều trị tại chỗ cũng rất quan trọng để cải thiện tình trạng của bệnh nhân.
- Truyền dịch và máu: Cung cấp dịch và máu để bù đắp lượng máu đã mất, giúp duy trì huyết áp và ổn định chức năng cơ quan.
- Chế độ ăn uống nhẹ nhàng: Sau khi ổn định, bệnh nhân nên ăn các loại thực phẩm dễ tiêu, tránh đồ cay nóng hoặc quá nhiều chất béo để giảm kích ứng dạ dày.
- Theo dõi sát sao: Quan sát dấu hiệu sinh tồn và triệu chứng xuất huyết tái phát để kịp thời can thiệp khi cần thiết.
Việc điều trị xuất huyết tiêu hóa trên cần được thực hiện dưới sự hướng dẫn của bác sĩ chuyên khoa để đảm bảo hiệu quả và an toàn, đồng thời giảm thiểu nguy cơ biến chứng và tái phát.
 Y TẾ THÁI NGUYÊN
Y TẾ THÁI NGUYÊN